Desassossego: Série Sobre Saúde e Doença Mental
Episódio 11/13
Uma estrelinha
12 Janeiro 2023
Ouve e segue o Fumaça
TRANSCRIÇÃO
Nuno Viegas: Olá. Eu sou o Nuno Viegas. Este é o décimo primeiro episódio de Desassossego, uma série Fumaça sobre saúde e doença mental. Se ainda não ouviste os dez anteriores, recomendo vivamente que não comeces pelo fim.
Como habitual: isto está escrito para ser ouvido com auriculares ou auscultadores. Reforço a recomendação. Nota também de que tens em fumaca.pt a transcrição deste episódio e um glossário para algumas ideias mais complexas.
Ora, vamos ao episódio. Fica com a Margarida David Cardoso.
I
Margarida David Cardoso: Estamos no início de janeiro, os primeiros dias de 2022.
Margarida Rangel: Pode gravar. Faz favor de gravar. Recording in progress.
Margarida David Cardoso: Margarida Rangel parece revoltada. Fala muito rápido enquanto anda de um lado para o outro, para a frente e para trás dentro de casa. Fala como quem já contou várias vezes esta história nas últimas semanas, desde que uma amiga deu entrada de urgência na psiquiatria.
Margarida Rangel: Portanto, eu não sou família, é uma grande amiga minha, mais velha do que eu.
Margarida David Cardoso: Até há uns dias, estava internada no Hospital de Magalhães Lemos, no Porto.
Margarida Rangel: Já não está porque nós tiramo-la, com muito sacrifício, mas tiramos.
Margarida David Cardoso: Mariana Sousa é mais calma na voz. A revolta parece igual.
Mariana Sousa: Pronto, uma pessoa faz o que acha que está certo, mas eu vou viver sempre um bocadinho com o potencial sentimento de culpa de que se eu tivesse tentado procurar outra forma de fazer, as coisas, se calhar, não tinham ficado tão más e ela não teria passado por aquilo.
Margarida David Cardoso: A amiga de Margarida Rangel é uma familiar próxima de Mariana Sousa. Vamos manter as coisas vagas nestes termos, porque desde de que conhecemos Margarida e Mariana que esta mulher de que falamos tem um diagnóstico de demência e não tem condições para nos dizer se aceita que falemos de si expondo-lhe a identidade.
Então, vamos chamar-lhe Beatriz. Está na casa dos 70 anos. Foi agente de compras, e, por causa desse trabalho, fala fluentemente inglês, viajava muito.
Os primeiros sinais de alerta começaram a surgir cerca de um ano antes deste internamento.
Mariana Sousa: Memória a curto prazo muito má, certas competências que uma pessoa começa a notar que se perdem, de cozinhar, certas coisas… Começou a ficar convencida de coisas que não eram verdade, que tinha mudado de casa, coisas que não eram de todo reais.
Margarida David Cardoso: Beatriz, que vivia sozinha, chegou a perder-se na rua. Até que um dia, aos delírios, juntou-se a hostilidade.
Margarida Rangel: A vizinha falou-me a dizer: “Olhe que ela não está bem. Ela saiu para a rua, ela não está bem.”
Margarida David Cardoso: Era altura de chamar uma ambulância. Seguiu para o hospital da área de residência: o Santo António, no Porto.
Mariana Sousa: Covid, não nos deixam sequer acompanhá-la, porque foi uma situação de emergência.
Margarida David Cardoso: No hospital, Beatriz estava desorientada. Não conseguia perceber por que razão estava ali nem tinha crítica para entender que estava doente. Foi-lhe posta uma pulseira que sinalizava ao segurança que não a podia deixar sair desacompanhada. Mas o que Mariana Sousa, a familiar, não compreendia era porque é que Beatriz continuava lá dentro sozinha, enquanto fazia exames para despistar complicações que não do foro mental, complicações orgânicas. Acabou depois por ser triada para psiquiatria, para a Urgência Metropolitana de Psiquiatria do Porto, a UMPP, centralizada no Hospital de São João.
Mariana Sousa: Eu penso que só por volta das 11h da noite é que a encaminharam para o São João. E não me disseram nada até eu começar a chatear na manhã seguinte. De manhã, disseram-me que como eles não têm pessoal: “Olhe, se houver pessoas com disponibilidade para estarem aqui a fazer companhia, nós até agradecemos, porque nós não conseguimos estar em cima dos doentes.”
Margarida Rangel: “Se quiserem venham para aqui e dêem-lhe de comer.” E nós fomos. Fomos várias amigas, fomo-nos revezando.
Margarida David Cardoso: O único enfermeiro escalado na UMPP era partilhado com outros serviços – tanto ia como vinha, e ninguém assegurava a permanência. Ao início da noite, mais de 24 horas depois de ter sido admitida à urgência, conta Margarida, Beatriz foi internada compulsivamente por recusar tratamento. Seguiu para o internamento da área de residência: Magalhães Lemos.
Margarida Rangel: Que a mim me disseram, porque eu sou filha de médico, que era muito bom, que era uma coisa fácil e ligeira, e que era um hospital especialista. E nós, na nossa inocência, deixamos.
As pessoas entram lá e desaparecem. Desaparecem. Parece a prisão, é tipo filme. Não temos contacto. Ninguém nos fala, ninguém nos diz. E depois tivemos o azar de ser Natal e ser Ano Novo.
Margarida David Cardoso: Margarida Rangel e Mariana Sousa dizem que estiveram dias sem saber de Beatriz. A maior parte das chamadas não passavam da receção. Afirmam que a primeira notícia surgiu quando o telemóvel de Beatriz, que estavam a guardar, recebeu uma mensagem com a informação de que tinha voltado ao Santo António, com uma lesão na anca. Descobriu-se depois uma infeção urinária. Como o Hospital de Magalhães Lemos tem apenas uma médica de medicina interna e reduzidos meios de diagnóstico, muitas destas complicações orgânicas têm que ser vistas num hospital geral.
Quando Beatriz regressou ao hospital psiquiátrico, Margarida, a amiga, diz que teve dificuldades em visitá-la. Foi à segunda tentativa, depois de ameaçar escrever no livro de reclamações.
Margarida Rangel: Vieram todos ter comigo “Ai, acalme-se, nós vamos antes permitir que visite.” Lá esperei, abrem a porta e trazem-me uma outra senhora. Uma senhora qualquer. “Olhe, desculpe, essa não é minha amiga. Essa senhora não sei quem é.”
Margarida David Cardoso: Esclarecida a confusão, visitou a amiga no quarto, no pavilhão de internamento de agudos onde estava.
Margarida Rangel: Estava sentada amarrada na cama, com uma fralda e sem dar acordo. Nunca abriu os olhos, nem falou comigo, nem percebeu. Um vegetal perfeito. “Olhe o que é que se passa?” “Ela é muito difícil.” “Mas olhe, não são todos, isto não é suposto…?” “Ela é muito difícil e portanto nós temos que a sedar muito, temos que a ter amarrada numa cama e temos que lhe pôr uma sonda, porque não temos tempo para dar de comer a todos e ela é muito difícil para comer.”
Margarida David Cardoso: Os diários clínicos nas notas de alta dão conta da necessidade de ir mantendo uma sonda nasogástrica, porque Beatriz recusava comer. O Conselho de Administração do hospital esclarece – e vou citar – que uma “doente internada com possível diagnóstico de demência ou mesmo sem este diagnóstico, mas desta faixa etária e com o que se antevê pela descrição com uma intercorrência orgânica, frequentemente desenvolve um quadro confusional, que se pode manifestar por sintomatologia psiquiátrica (agitação, agressividade, alteração do padrão do sono, recusa alimentar e de cuidados, ausência de juízo crítico, oscilação entre sedação e agitação,…). Apesar de estes sintomas serem explicados à família/cuidadores”, continua, “nem sempre são entendidos, assim como as medidas necessárias para o tratamento das alterações”. Fim de citação. O hospital acrescenta que presta regularmente informações aos cuidadores e, embora à data, por causa da pandemia, tivesse um regime de visitas estabelecido, abria exceções sempre que necessário.
Mariana Sousa: Eu fui das últimas pessoas a ir lá visitá-la e quando fui… Ora bem e eu quando cheguei lá foi quando nós começamos a ter a certeza de que era preciso ela sair de lá o mais rapidamente possível, porque quando eu quando chego, quando me levaram ao quarto onde ela está, ela de fralda, amarrada à cama, com sonda a nasogástrica e sem sequer conseguir abrir os olhos. Eu penso que ela me reconheceu, mas não tenho a certeza. E o nível de sedação era absolutamente surreal. E eles a dizerem-me que ela que não come, que é muita recusa alimentar e que dar-lhe banho que é muito complicado, porque ela que se encolhe toda e fica naquela posição e eles não conseguem… Não conseguem fazer nada com ela. E, sim, eu fico com a sensação de que eles devem ficar muito dessensibilizados para imensa coisa, pelo simples facto de não haver tempo e não haver gente para tudo.
Margarida David Cardoso: Mariana Sousa e Margarida Rangel queixam-se da incapacidade de falar lá para dentro, de conseguir algo que não fosse à custa de contactar de fugida com trabalhadores do hospital que já conheciam, de elevar a voz ou ameaçar fazer queixa.
Margarida Rangel: Tudo o que se consegue é porque berro, porque insisto, e os seguranças a ajudarem-me. “Vá, vá, que ele está lá, insista”. Porque a maior parte das pessoas encolhe-se e não faz nada, é “o senhor doutor”.
Margarida David Cardoso: Durante o mês em que Beatriz esteve internada, Margarida e Mariana tinham uma sensação de abandono.
Margarida Rangel: A ideia que eu tenho é que ela, 90% das horas, só vê auxiliares que estão a limpar, “Oh querida, oh filha”, que não tem noção nenhuma de tratar as pessoas. Eu ouvi uma sair e dizer “Ah, estes são todos tolinhos”. Eles dizem coisas inacreditáveis. A nós, aos familiares, e às próprias pessoas, sempre naquela que eles não ouvem e também não interessa nada, permitem-se dizer as coisas que lhes apetece.
Margarida David Cardoso: O hospital diz que nunca recebeu qualquer queixa desse género. O seu Plano de Formação Interno, responde, inclui “uma formação de ‘atendimento ao público’ de modo a melhorar as competências dos profissionais”. Margarida Rangel e Mariana Sousa nunca apresentaram qualquer queixa por escrito.
Beatriz acabou por sair do Hospital de Magalhães Lemos no início de janeiro de 2022, depois de uma alta planeada com o psiquiatra e as chefias do serviço. Foi para uma residência geriátrica, solução temporária, com uma mensalidade acima dos 1700 euros.
Mariana Sousa: E a verdade é que num espaço de 24 horas, no sítio para onde ela foi, me estavam a enviar vídeos dela a comer pela própria mão, e eles com apoios, mas a brincarem com ela e a dançarem e tudo mais, de pé. E uma pessoa pensa “Isto é a prova de que ninguém estava disposto a ter o cuidado e a despender de tempo para tentar melhorar a situação”.
Margarida Rangel: Fizemos uma vaquinha entre as conhecidas e depois vamos pensar, que não conseguimos pagar isto para o resto da vida, o que é que vamos fazer.
Margarida David Cardoso: Nas semanas seguintes, depois desta entrevista, Mariana Sousa foi dando conta das melhoras físicas: Beatriz comia, andava, já não dependia de fralda. Cognitivamente, o diagnóstico apontava para uma possível demência. Não foi possível confirmá-la a tempo no Magalhães Lemos, através de uma avaliação neuropsicológica, “devido ao estado de confusão mental [da doente] numa fase inicial”, dizia a nota de alta.
Mariana Sousa: Mas isto vai ser um ciclo vicioso, nunca vamos sair disto, não é? Porque vocês não têm tempo para estar em cima dela, portanto vão sedá-la. Se vão sedá-la, ela não tem capacidade para fazer avaliação nenhuma. Eu estou absolutamente convencida de que isto não tem nada a ver com a maldade de meia dúzia de profissionais de saúde, isto é… É sistémico. É sistémico.
Margarida David Cardoso: O hospital coloca dúvidas sobre a possibilidade de a evolução poder acontecer nestes termos. Diz – e cito: “A situação descrita trata-se de uma situação aguda […], que nesta faixa etária é normalmente mais lenta […]. Não é habitual mudar em 24 horas, mas sim progressivamente, o que desde logo nos leva a crer que terá sido já em processo de estabilização a sua alta, sendo isso o habitual.”
Não conseguimos confirmar que tudo o que Margarida e Mariana nos contam é verdade. O motivo porque decidimos contar a sua experiência não foi por um salto de fé, mas porque aquilo que contam encaixa nos detalhes das notas de alta, que receberam à saída do Magalhães Lemos, e nas descrições feitas por profissionais de saúde do hospital com quem falámos ao longo de vários meses. Uma enfermeira especialista em saúde mental retrata como, entre banhos, refeições e administrações de medicação, não tem tempo para intervenções terapêuticas ou de reabilitação psicossocial para as quais tem formação. Salvo raras excepções, só quando há alunos das faculdades ali em estágio surge algum tempo para isso.
Já o hospital aponta para articulação com outras instituições e para o serviço de reabilitação psicossocial, que visitamos, onde há diversas atividades ocupacionais e reabilitativas. No entanto, este serviço é maioritariamente vocacionado aos utentes que já não estão no internamento. Ouves aqui um psiquiatra.
Profissional de saúde: O que é que os doentes fazem durante o dia? Nada. Os doentes estão nos cadeirões, ou a fumar na sala de fumo, ou a andar de um lado para o outro tipo zombies. Sobrecarregadíssimos de benzodiazepinas. Porque ficam achandrados. Ficam bêbados. A benzodiazepina age exatamente nos mesmos recetores que o álcool. Ficam calmos.
Margarida David Cardoso: Como noutros hospitais, no Magalhães Lemos, cruzamo-nos com seis médicos que concretizam esta acusação de sobremedicação de doentes como uma prática velada para tornar turnos de enfermagem mais geríveis. Os quatro enfermeiros com quem conseguimos falar rejeitam-no na sua prática – dizem que se tenta sempre que a medicação seja mediada e proporcional. Mas acontece também ser uma tentativa-erro, porque a mesma dose em pessoas fisicamente semelhantes pode ter efeitos muito diferentes. Pode haver sedação excessiva sem que haja essa intenção. E as equipas de enfermagem, com dezenas de horas extra a haver e níveis de exigência cada vez maiores, têm a cargo pessoas com doenças crónicas prolongadas a que se juntam complicações físicas associadas à doença, à idade ou a longos períodos de medicação. Doentes difíceis, e muitos.
O Conselho de Administração nota que cada unidade de internamento faz semanalmente uma reunião com toda a equipa para discutir os planos de cuidados dos doentes. Assegura que há espaço para expressar dificuldades e angústias e propostas de melhoria dos serviços. Perante este relato e outros que se seguem, feitos várias vezes pedindo anonimato, o hospital frisa que tem circuitos internos para que os trabalhadores apresentem reclamações e denunciem situações de risco, para que sejam “tomadas medidas preventivas”. Ouves aqui outro psiquiatra.
Margarida David Cardoso: Sentes que isto é algo que se discute entre médicos, entre profissionais de saúde?
Profissional de saúde: Não é, não é. Não só não é, como, possivelmente, é capaz de ser dos piores assuntos que se pode colocar na mesa numa reunião de serviço. E acontece, e já aconteceu, haver na reunião de serviço colegas médicos que se sentem de alguma forma defraudados, ou que de alguma forma sentem que há coisas que não estão a ser muito bem feitas, neste sentido – excesso de medicação, medidas punitivas aplicadas a doentes, gestão da comunicação com doentes que não é muito adequada… Este tipo de forma de lidar com os doentes à revelia do que são as orientações clínicas efetivas quando é trazida por um médico a uma reunião de serviço gera sempre, sempre, sempre, sempre discussão entre as chefias de enfermagem e o chefe de serviço, que geralmente é médico, e portanto fica numa posição de mediar.
Margarida David Cardoso: Dois enfermeiros descrevem o uso de pequenos castigos temporários para evitar a quebra das regras do serviço. O consumo de drogas ilícitas, por exemplo, pode significar “o fim das saídas ao exterior”.
Profissional de saúde: É possível que uma equipa que está desgastada reaja de uma forma mais intempestiva a uma determinado perfil de doentes que se prevê que cause mais problemas. Um doente, por exemplo, com antecedentes de toxicodependência, em princípio, ou é muito possível, isto vê-se com bastante frequência, vai ser mais sedado, vai ser tratado de uma forma um bocadinho mais hostil, às vezes. Os médicos vão ser mais pressionados para o sobremedicar. Porque os enfermeiros também têm algum medo. Nem é dos doentes, é do que possa acontecer… Que se sente desprotegida, que ainda por cima numa reunião de serviço não encontra nos outros colegas um ponto de contacto, o que acontece é que depois a forma como tu vives esta relação entre os elementos da equipa, e entre ti próprio, os elementos da equipa e os doentes acaba por ficar envenenada de certa forma.
Margarida David Cardoso: Depois há aí uns sentimentos de desconfiança uns dos outros…
Profissional de saúde: Há, sim. Há. Há e são coisas que acontecem mesmo muito frequentemente nos serviços. E em que eu nunca ouvi ser tida esta conversa. Eu nunca ouvi ser tida a conversa “Ok, mas diga-me lá porque é que nós estamos a dar medicação a mais?”
Margarida David Cardoso: Há uma história anterior à de Beatriz, que a ajuda a explicar. É uma história sobre o Hospital de Magalhães Lemos e a forma como ele cresceu na última década. Embora se planeasse, no papel, reduzir a importância do seu internamento, segregado do resto da medicina, ele aumentou. E essa decisão moldou o funcionamento de dois lugares sobre os quais giram os cuidados de saúde mental na região, duas siglas: o SII, o Serviço de Intervenção Intensiva, no Hospital de Magalhães Lemos, e a UMPP, a Urgência Metropolitana de Psiquiatria do Porto, no Hospital de São João. O primeiro viveu vários anos sobrelotado. A segunda viu os seus problemas amadurecerem até um ponto de ruptura. Ambos contribuem para afunilar os cuidados e cimentar a dependência de um hospital, que diz o Plano Nacional de Saúde Mental, já não devia existir nestes termos.
Este é o episódio 11: Uma estrelinha. Seja toda a gente bem-vinda ao Fumaça.
II
A 6 de dezembro de 2019, Marta Temido e Francisca Van Dunem, à data ministras da Saúde e da Justiça, passavam de visita pelo Hospital de Magalhães Lemos, no Porto. Inauguravam a primeira unidade na região Norte para internar doentes inimputáveis em contexto hospitalar, que tirou 40 pessoas da clausura da velha clínica psiquiátrica da prisão de Santa Cruz do Bispo. A comitiva, com representantes do hospital e da Administração Regional de Saúde do Norte, seguiu depois pelos jardins, até às salas e ateliers coloridos da unidade de reabilitação. Uma das montras do hospital, que visitamos mais tarde com o enfermeiro-chefe José João Silva.
José João Silva: É o nosso atelier de trabalhos manuais. […] Este é o nosso atelier de carpintaria. […] É o espaço onde nós temos as peças que usamos para exposição. […] É um atelier importante em termos do hospital. […] Isto aqui é o nosso atelier de tipografia. […] Isto aqui é o nosso atelier de cerâmica. […] É o atelier de lavores. […] E isto está o grupo coral a ensaiar. O nosso grupo coral.
Margarida David Cardoso: Nesse 6 de dezembro de 2019, a visita das ministras não passou pelo Serviço de Intervenção Intensiva. O SII é a porta de entrada do Magalhães Lemos. Uma espécie de segunda urgência, onde as pessoas em estado hiperagudo devem estar os primeiros três, quatro, cinco dias até os seus comportamentos e estado clínico estabilizarem. Depois são distribuídas pelos pavilhões de internamento ou, se existir vaga, pelos hospitais de origem.
É que, em 2019, este espaço esteve várias vezes a rebentar pelas costuras. Uma sobrelotação crónica que afetou não só o SII como todo o hospital durante vários anos. Já nesse verão de 2019, um conjunto de psiquiatras enviara uma carta à direção clínica pensando ter atingido um limite. Escreviam que, perante a falta de médicos, de camas, de espaço para tantos doentes, era impossível “manter condições sanitárias mínimas e um tratamento condigno”. Aumentava “o risco clínico”. Por falta de enfermeiros e de auxiliares, lia-se, “os utentes mais vulneráveis ficam expostos a potenciais riscos de autonegligência ou exploração por terceiros”. O próprio edifício não aguentava.
Além desta exposição interna, construímos o retrato dos dias críticos do SII com o testemunho de doze profissionais de saúde do hospital. Vais ouvir vozes anonimizadas, de várias pessoas que só nesta condição aceitaram falar por temerem represálias. Aceitamos para tentar aceder ao que se passou no hospital público. Este é o seu retrato comum: num espaço com lotação para 16 pessoas chegaram a estar mais de 50 doentes em estado agudo. Era, muitas vezes, difícil separar pessoas em estados de agitação de pessoas deprimidas ou catatónicas. Quando se acabavam as camas, dormiam em poltronas na área de convívio, em cadeiras na sala de enfermagem, em colchões no chão. São sete os médicos que o confirmam. Três, dizem que às vezes, sem lençóis, porque não havia mais. O Conselho de Administração nega-o. Diz que “mesmo havendo em alguns dias sobrelotação de doentes, sempre lhes foi garantida uma cama para dormirem”. E que nunca teve nota de qualquer falta de roupa.
Ana Cerqueira: Nós chegamos a ter 53 doentes num espaço vocacionado para 16, programados estruturalmente para 16, chegamos a ter 53 doentes.
Margarida David Cardoso: A psiquiatra Ana Cerqueira é responsável do SII desde abril de 2019, um cargo sujeito às decisões da direção clínica. É também delegada sindical do Sindicato dos Médicos do Norte. Para acomodar os utentes “extra”, o hospital fazia esticar outras unidades de internamento e ia abrindo e fechando dois acrescentos: um internamento com mais de 20 camas, a que se chamou “extensão”; e um dormitório improvisado, o “plano C”.
Ana Cerqueira: O dito “plano C”, situava-se no sítio, espaço físico do… Chamava-se Cuidados Especiais, onde se fazia as perfusões durante o dia. E à noite aquelas camitas estavam livres. À noite os doentes iam quer chovesse, quer nevasse, quer o temporal. Saíam do SII, estavam amontoados e iam à chuva. Deslocavam-se 100 e tal metros para ir para lá. Para ir lá dormir, iam muito tarde. Às vezes, durante a noite também, estavam sempre a chegar durante a noite. Iam para lá e depois, antes das 08h00, vinham também quer chovesse quer… Vinham para o SII onde ficavam amontoados.
Margarida David Cardoso: Esta psiquiatra, sob anonimato, fala da sua experiência em 2018.
Profissional de saúde: Aquilo foi assim, uma coisa arranjada às três pancadas para enfiar pessoas. E mais uma vez, portanto, já era o terceiro espaço e a mesma equipa.
Margarida David Cardoso: Nem “a extensão” nem o “plano C” tinham médico, psicólogo ou assistente social adstritos. Três psiquiatras admitem que podia demorar vários dias até conseguirem observar alguns dos doentes. Dizem que havia quem fizesse o internamento completo ali mesmo, sem chegar a ser transferido para uma unidade de internamento de facto – a administração nega-o. Incumpria-se largamente os prazos de transferência para os hospitais de origem – a administração confirma que continua a acontecer.
Profissional de saúde: Houve uma altura crítica de fim de verão de 2018, em que realmente as coisas estavam totalmente descontroladas. Havia doentes que entravam, eram admitidos que passavam se fosse preciso duas, três semanas sem nunca serem vistos por um médico no internamento, até alguém ter a capacidade de ir ver aquele doente.
Margarida David Cardoso: Nessa altura, era humanamente impossível ver os doentes todos, concorda Ana Cerqueira.
Ana Cerqueira: E fazia-se um trabalho de urgência, sempre. Plano terapêutico, um tratamento terapêutico, não. Fazia-se um trabalho de emergência ali. Porque estavam sempre chegar, sempre chegar. E tinha que se fazer as admissões.
Margarida David Cardoso: Do SII, tentava-se drenar doentes tanto para os hospitais de origem como para as unidades de internamento do Magalhães Lemos, que estavam constantemente a ser esticadas. Guerreavam-se transferências. E três médicos denunciam a pressão para rodar camas e dar altas mais rápido em todo o hospital.
Profissional de saúde: Há uma que eu me lembro perfeitamente que dei alta à doente por ter sido forçada, que não considerei que fosse adequado, mas, de facto, foi pressionada a dar essa alta e isso pesa-me até hoje.
Margarida David Cardoso: Num dos pavilhões improvisados, com as equipas a mudar todos os dias, com a enfermagem em turnos de horas extra, era difícil conhecer, de facto, os doentes. “As pessoas eram pseudotratadas”, disse-nos esta psiquiatra.
Profissional de saúde: Aliás, a gente durante este período, o que dizia que estávamos a praticar a psiquiatria de catástrofe, no fundo, porque realmente era assim, era acorrer às emergências. Não havia propriamente tempo para ver os doentes com calma, para pensar no caso, para pensar a longo prazo no caso. E o que acabava por acontecer era que muitas vezes aconteciam circunstâncias de conflitos, lutas, agressões dos doentes uns aos outros.
Margarida David Cardoso: O Conselho de Administração recusa que alguma vez tenha pressionado médicos para dar altas a doentes sem estarem estabilizados. A alta é, aliás, um processo de decisão de equipa, acrescenta. O que, diz, torna “algo irreal a descrição” que ouviste.
Ana Cerqueira: O número de profissionais nunca acompanhou, nunca acompanhou. Portanto, era uma sorte. Eu, às vezes, dizia “O hospital de Magalhães Lemos tem uma estrelinha”, porque nós dizíamos “Atenção”, na passagem turno, dizíamos, “Atenção. Há quatro Antónios, cinco Claras. Este está como uma camisola vermelha, aquele está com não sei quê. Não sei como é que não houve tantos erros. Não sei. Nós temos uma estrelinha. O Magalhães Lemos tem uma estrelinha, porque o risco era enorme. Corremos um risco muito, muito, muito grande.
Margarida David Cardoso: Um psiquiatra retrata uma das piores noites da sua vida. Já estavam as camas cheias, os cadeirões ocupados, já tinha ido muita gente para o “plano C” e ainda se receberam mais doentes nessa madrugada. Mais de uma dezena de pessoas, de todas as idades, dormiram no chão. Entre elas, uma mulher idosa com problemas de coluna. Um homem com mais de 90 anos, com uma lesão, teve que ser mudado da cama para uma cadeira na sala de enfermagem. Já não havia cadeirões livres e era preciso colocar um doente psicótico agitado no quarto onde ele dormia. “Era uma desumanidade”, continua este psiquiatra. Lembra-se do bater nas portas. Tinha medo de passar pelos doentes: demenciados, psicóticos, desprotegidos, num ambiente hostil e sem condições para descansar. Lembra-se, noutro momento, da sua incapacidade de proteger uma jovem internada compulsivamente com uma grave descompensação maníaca, que aos olhos da psiquiatria não estava capaz de decidir por si, de ter relações sexuais com vários, vários utentes do serviço. Descreve uma “sensação de motim constante”.
A administração, garantindo que nunca faltaram camas, diz desconhecer este relato. Não consta das reclamações internas.
Durante as noites deste período de sobrelotação, que terminou em 2020, entre as oito da noite e as oito da manhã, havia um médico para as cerca de 250 vagas oficiais de todo hospital. Os enfermeiros, embora fossem sendo reforçados, não chegavam, diz Duarte Leal. Era um desses enfermeiros.
Duarte Leal: Aquilo foi mais assustador antes de entrar (quando eu ia para o hospital, antes de passar aqueles muros) do que depois o que acontecia lá dentro. Acho que tivemos uma estrelinha, não sei. Ainda hoje nós falamos muito entre nós sobre isso. Parecia que a sorte (para quem acredita em Deus, deve ter sido Deus)… Porque nós entrávamos sempre muito receosos. “Vai ser hoje que algum doente vai matar outro doente” – vamos imaginar. E felizmente isso nunca aconteceu, nem esteve perto de acontecer. Nós fizemos o nosso melhor, vigiámos o melhor possível, atuámos onde tivemos de atuar.
Margarida David Cardoso: Sob anonimato, três psiquiatras levam os seus relatos mais longe.
Profissional de saúde: Era uma miúda que estava com uma mania. São pessoas que ficam com uma força sobrehumana e uma agitação brutal e que fazem mal a elas próprias e aos outros. Não havia seguranças. Foram basicamente as auxiliares que fizeram a contenção dela e foi uma coisa horrível, desde garrotes, garrotarem, foi uma coisa horrível. Estas situações é óbvio que eles deviam ter lá seguranças e não têm. A segurança está à entrada.
Profissional de saúde: Houve, de facto, situações em que havia alguma violência relativamente aos doentes. Não eram, de todo, situações frequentes. Porque nem sequer havia tempo para pensar no que é que se estava a passar. Ou seja, era tanta coisa, tanta coisa a acontecer, tanto barulho, tanta confusão que, às vezes, simplesmente, as pessoas explodiam. E como explodiam enfermeiros, provavelmente também terão explodido médicos. Eu sei as coisas que vi. E vi algumas coisas que se calhar poderiam configurar violações dos Direitos Humanos, é um facto. Mas acho, honestamente, acho honestamente que elas tinham… Que tem muito a ver com o estado de exaustão brutal que se sentia na altura.
Eu via, às vezes, por exemplo, ser utilizado o quarto isolamento como forma de punir alguns comportamentos, mas este punir também vinha um bocadinho numa lógica de se tentar amenizar um bocadinho o ambiente que se vivia no serviço naquele momento. Tens um tipo que está mais agitado, está a armar confusão, quer fumar e não pode e está ali a mandar uns bitaites. Como tinhas tanta gente lá, tu às vezes tinhas que pegar nesse tipo e pô-lo no quarto isolamento só para que ele parasse de fazer barulho.
Profissional de saúde: E vivíamos todos um bocadinho com esse peso em cima, essa sombra. Muitas vezes se falou: “Ai isto devia ir para o Correio da Manhã, qualquer dia vou ali tirar umas fotos sem ninguém dar conta.” Mas, de facto, nós não fazíamos isso, não é? Muitas vezes nos passou isso pela cabeça.
Isso é uma coisa que eu não deixei, mas eu acho que é importante porque havia, de facto, violações de direitos humanos lá dentro, à conta desta aglomeração de gente. Havia. Mas sim nas coisas criminais, criminais. Até eu poderia ser criminalmente julgada por não as ter denunciado.
Margarida David Cardoso: E por que é que tu sentes que não reportaste, na altura?
Profissional de saúde: Nós vivíamos, nós estávamos ali, éramos objetos. Ou seja, a nossa consciência ficava um bocadinho de lado. Tínhamos que bater o pé, muitas vezes, porque o objetivo ali era dar altas, a todo o custo. Estava sempre gente a entrar. Sempre. Era capaz de eu sozinha ter cinco altas para dar num dia e receber cinco novos doentes. Portanto, nós éramos rodas na engrenagem. De facto, é impensável, mas que por um lado eu me sentia totalmente impotente porque não havia, não tinha nenhuma prova para dar e sentia que se fizesse alguma espécie de denúncia ou de queixa, ou que poderia ter consequências em termos da minha carreira.
Margarida David Cardoso: Perguntamos a Ana Cerqueira, responsável do SII, e Sofia Gomes, a psiquiatra que com ela está de permanência no serviço, se concordam com os colegas que afirmam que, nessa altura, houve situações que configuravam maus tratos e abusos dos direitos humanos.
Ana Cerqueira: Quando nós falamos que o doente não tem direito a uma cama, quando nós falamos com o doente tem direito a um chão? Sem um lençol. E em que é internado e que não tem direito, porque… por impossibilidade mesmo, a um médico, uma pessoa quando é internada está com uma expectativa e por direito tem que ter um médico, tem que ter um tratamento e não tinha. E não tinha. Se calhar sim, configura. Se calhar, sim configura.
Sofia Gomes: A questão é: não pode voltar atrás. É que é muito fácil isto voltar atrás. Muito fácil.
Ana Cerqueira: Agora a luta é essa, sim.
III
Rosa Encarnação: Portanto, quando me está a dizer se os doentes são mal tratados… Primeiro, mal tratados… Mal cuidados. Maus tratos aí eu zango-me – zango-me se alguém os maltratar. E mal cuidados também.
Margarida David Cardoso: A psiquiatra Rosa Encarnação não era diretora clínica neste período de sobrelotação. Dirigia o serviço de psicogeriatria, e, em agosto de 2020, chegou a este cargo de gestão e chefia, ao qual diz que nunca aspirou. Entrevistamo-la em abril de 2021. Reconhece a dificuldade de, naquela altura, olhar por toda a gente. E admite que o nível de desgaste dos trabalhadores os punha a caminho do burnout. O que recusa é que tenha havido abusos generalizados.
Rosa Encarnação: Eu não lhe posso garantir que um profissional (agora, se algum de nós souber, tem um inquérito – isso no mínimo e vai-se averiguar) que tivesse passado essas marcas. Eu acho que isso já está um bocado longe. Eu acho que se calhar já nem é do meu tempo… se calhar algumas. Eu acho que isso é pouco provável. Uma contenção de um doente é uma coisa desagradável. Eu costumo dizer que vendo a Torre dos Clérigos para evitar uma coisa dessas. Porque quando é preciso conter, é preciso conter. E já tive que conter doentes e também estive lá.
Margarida David Cardoso: Rosa Encarnação recusa que se pudesse ter falado em “psiquiatria de catástrofe”. Rejeita várias vezes o termo que lhe citamos uma vez.
Rosa Encarnação: Eu tenho alguma dificuldade em entender. Acho que as pessoas não sabem muito bem o que é uma catástrofe. Porque é assim: quando eu vejo quem atravessa o Mediterrâneo, quem foge de Cabo Delgado, quem é chacinado, quando caiu a ponte de Entre-os-Rios, Pedrógão Grande, isso é que é catástrofe. Para mim, isso é que é catástrofe – quando as pessoas não têm alimentação, não têm os cuidados básicos, não têm o mínimo de espaço, sustentadamente. Porque uma coisa é: eu vou ser internado e durante dois dias, se calhar, não consigo tomar banho nas mesmas horas que queria tomar. Eu costumo dizer isto quando tinha internos: algum de vocês já esteve internado? É uma completa mudança, e de perda de liberdade e de autonomia. Tem que se respeitar as regras, a roupa é diferente, podemos estar dependentes de nos mexerem, de todas essas coisas. E, portanto, essas pessoas que puderam estar internadas e que tiveram que ir de um lado para o outro, e não sei quê, não sei quantos, nunca foram as mesmas durante muito tempo. Portanto, eu não considero isso catástrofe. Considero que não são os melhores cuidados.
Margarida David Cardoso: Pergunto-lhe sobre a incapacidade de ver doentes.
Era mais do médico preocupado com “eu ainda não vi aquela pessoa que já está aqui admitida há mais tempo”.
Rosa Encarnação: Então que visse! Por que é que não viu? Porque foi incapaz de ver. Isso tem a ver com as nossas angústias. Eu fiz urgência com sobrelotação, sozinha até (sozinha mais a equipa que estava). Tenho apanhado várias fases. Portanto, fiz urgência em todo o lado e fiz urgência com 40 doentes no SII, no verão… Mas que foi possível fazer. Confesso-lhe que saí daqui algumas vezes com uma… saí mais tarde e saí com a sensação de que não tinha feito tudo aquilo que poderia ter… Mas com a sensação também da retaguarda que tinha do resto da equipa. Isto é trabalhar… não é trabalhar em boas condições. Catástrofe é que eu acho que é diferente.
Margarida David Cardoso: Rosa Encarnação acha que falta alguma perspetiva histórica.
Rosa Encarnação: Eu acredito muito no potencial da juventude, mas também nós não podemos esquecer a história e há coisas que são feitas de experiência. Eu comecei a trabalhar em 89 – não havia centros-de-dia, não havia apoio domiciliário, não havia nada. Portanto, quando me fala disso de catástrofe, eu custa-me entender porque… É lógico que… Eu costumo dizer: “Eu trilho o dedo ali na porta e posso desmaiar com dor. Noutro dia posso trilhar e dizer ‘Ai’ e pronto.” Portanto, a dor é uma coisa muito relativa e subjetiva ao momento em que nós estamos e de pessoa para pessoa. Mas, quando nós falamos de catástrofe, é a falência de tudo, das coisas mais básicas. E, portanto, eu percebo o que é que as pessoas querem dizer. O que eu acho é que isso não é ajustado, não é?
IV
Margarida David Cardoso: Esta sobrelotação terminou no início de 2020. O SII é hoje um serviço muito diferente desta descrição. Mas antes de irmos ao momento em que a sobrelotação deixou de o ser, é preciso perceber o que lhe deu origem. O Magalhães Lemos é responsável pela zona do Porto Ocidental, onde faz as vezes do Hospital de Santo António. É apenas a estes doentes que tem de garantir consulta, reabilitação, hospital de dia e internamento.
Rosa Encarnação: Só essa área é que é nossa. E é essa nós comprometemo-nos a dar tudo o que temos. Mas depois, como alguém diz, “somos barriga de aluguer para os internamentos” de todos os serviços locais de saúde mental que não têm internamento.
Margarida David Cardoso: Até 2011, garantiam também internamento a Matosinhos, Póvoa de Varzim, Vila do Conde, Santo Tirso e Trofa.
Rosa Encarnação: Em 2011, houve uma reestruturação… Portanto, houve sempre um crescimento de procura e, em 2011, o hospital decidiu reorganizar-se.
Margarida David Cardoso: Nessa altura, à boleia das orientações do Plano Nacional de Saúde Mental, mais hospitais da região Norte passavam a ter o seu próprio ambulatório, retirando essa responsabilidade ao Magalhães Lemos, e permitindo que mais pessoas passassem a ser acompanhadas mais perto de casa. Já o internamento foi em sentido contrário. Em 2011, a área de influência do Magalhães Lemos aumentou, quase duplicando a população a que tinha que garantir vaga. Passou a incluir o Centro Hospitalar Entre Douro e Vouga – cinco concelhos de Santa Maria da Feira a Arouca, na fronteira com Viseu, que tinham passado, também por definição do plano, da tutela da Administração Regional de Saúde do Centro para a do Norte. E ainda os populosos concelhos de Gondomar e Famalicão. De cerca de 560 mil pessoas passaram a ser mais de 1,1 milhões.
Rosa Encarnação: Havia muita necessidade de internar agudos e, portanto, foram criados dois serviços de agudos, que depois nesses serviços passam a ter residentes, porque os doentes, nós não temos retaguarda para muitos deles – social, familiar, de institucionalização psiquiátrica.
Margarida David Cardoso: Ana Cerqueira e Sofia Gomes.
Ana Cerqueira: E então aí foi um pandemónio. Começou cada vez a vir mais doentes. Feira, Santo Tirso, Famalicão. Nessa altura, era Viana, Braga, Vila Real. Dávamos resposta a tudo.
Sofia Gomes: Apesar de não ser da Área Metropolitana do Porto, o Magalhães Lemos ficava como retaguarda infinita.
Margarida David Cardoso: A dependência de alguns hospitais resolveu-se, mas não a questão estrutural. Os cuidados fragmentaram-se para mais pessoas. Consulta num lado, internamento noutro.
Faz comigo este percurso: uma pessoa com um surto psicótico vinda do concelho de Oliveira de Azeméis, imagina, é vista uma primeira vez na urgência geral do Centro Hospitalar de Entre Douro e Vouga (1.ª equipa), que a envia para a Urgência Metropolitana de Psiquiatria do Porto, no São João (2.ª equipa); precisando de internamento, vai para o SII no Magalhães Lemos (3.ª equipa) e, ao fim de alguns dias, é transferida para um dos serviços de internamento propriamente ditos do hospital psiquiátrico (4.ª equipa). Quando estiver em condições de ter alta, volta a ser acompanhada em ambulatório pela sua equipa original, no hospital de origem (5.ª equipa). No espaço de uma ou duas semanas, esta pessoa é vista por quatro, cinco equipas diferentes. Embora haja um registo, é provável que tenha que repetir a sua história várias vezes. O ziguezaguear dificulta a continuidade dos cuidados e pode ainda reforçar momentaneamente os delírios persecutórios de quem se vê permanentemente de um lado para outro.
Só devia ser assim até que fosse “viável” criar internamentos nos hospitais que ainda dependem do Magalhães Lemos. Embora há mais de 15 anos haja documentos oficiais sobre essa urgência, só o Plano de Recuperação e Resiliência desbloqueou, no final de 2021, as duas obras consideradas mais prioritárias: o internamento em Santo Tirso (Centro Hospitalar do Médio Ave) e em Santa Maria da Feira (Centro Hospitalar Entre Douro e Vouga). Está ainda em avanço, segundo a ARS Norte, o internamento em Matosinhos – na Unidade Local de Saúde de Matosinhos – e o aumento do número de camas nos centros hospitalares Gaia/Espinho, Trás-os-Montes e Alto Douro e no hospital de Guimarães.
Mas neste compasso de espera, enquanto o país acabava com a grande maioria das camas em hospitais psiquiátricos, como previsto no Plano, o Magalhães Lemos passou de uma lotação total de 164 camas, em 2005, para 265, em 2021. Durante anos, as taxas de ocupação foram “sistematicamente superiores a 125%”, escrevia em 2017 António Leuschner, então presidente do Conselho de Administração. “Sendo os recursos humanos praticamente os mesmos”, acrescentava. Essa sobrelotação custou mesmo, de acordo com a administração, a acreditação internacional de qualidade dos cuidados que o hospital manteve até 2018.
Sofia Gomes: Eu cheguei a receber, por exemplo, 12, 13 doentes para internamento numa noite, o que é muito doente. Muitos casos sociais.
Ana Cerqueira: Porque era um caso social, interna-se, porque a família está exausta, interna-se. Era assim, dantes era assim.
Margarida David Cardoso: Algo que ajuda a compreender esta crítica é o retrato de que a Urgência Metropolitana de Psiquiatria do Porto, de onde vêm estes utentes, nunca foi um bom sítio para demorar a tomar decisões. Criada em 2006, no Hospital de São João, concentra médicos e utentes de nove hospitais. A psiquiatra Ana Silva Pinto, do Santo António, trabalha lá desde 2011. Caracteriza nesta entrevista, no final de 2021, como sempre houve dificuldades.
Ana Silva Pinto: O espaço é exíguo para a quantidade de doentes e de profissionais que trabalham naquele sítio. E não é incomum (é relativamente comum) os doentes apanharem a porta aberta e saírem, fugirem da urgência. Não é um sítio muito bom, logo à partida, para nós estarmos.
Margarida David Cardoso: É difícil a articulação com os hospitais de origem, diz Ana Silva Pinto.
Ana Silva Pinto: Eles chegam, por exemplo, de madrugada de hospitais mais periféricos e nós não temos o contacto de ninguém.
Margarida David Cardoso: Embora se pedissem critérios mais finos de referenciação, mais eficazes a peneirar os casos, a urgência funcionou até meados de 2022 sem grandes restrições de entrada. E, por outro lado, as malhas largas da triagem, com algum estigma à mistura, prestavam-se a equívocos graves. Um utente com algum tipo de antecedente psiquiátrico, à partida, já seria um bom candidato a ser triado para a psiquiatria.
A segurança também não era um dado adquirido. Não tinha vigilância clínica permanente. Nos dias cheios, como aqueles em que, no início do turno da noite, havia dez, 15 pessoas para ver, era preciso sedar mais face à falta de espaço e confusão. Com frequência, pedir ajuda aos seguranças.
Ana Silva Pinto: Daí a gravidade de não haver ninguém cá fora que esteja a cargo destes doentes. Já tem acontecido serem outros doentes a virem-nos chamar porque um doente está-se a sentir mal, ou porque vomitou, ou porque… Ou seja, isto não é uma situação que faça sentido. E isto é má prática. Não pode acontecer assim.
Margarida David Cardoso: Pelo conjunto destas condições, que abreviamos, vários profissionais convergem na leitura que Ana Cerqueira faz.
Ana Cerqueira: É muito mais fácil internar do que dar uma alta na UMPP.
Margarida David Cardoso: Ana Cerqueira nunca trabalhou lá. Quando se formou como psiquiatra no São João, não havia urgência metropolitana. Respondia apenas aos doentes do seu hospital.
Ana Cerqueira: Quem internava tinha que dar resposta no dia seguinte. “Internaste este?” E o controle era muito maior e as coisas eram bem niveladas. Agora não: os médicos vão à UMPP estão num sítio que lhes é hostil, porque não são do São João, não são da UMPP, são de Santo Tirso, são de Famalicão, são da Póvoa, são de Matosinhos, vão lá a um sítio estranho. Aparece lá um doente qualquer. É muito mais fácil “Ah, interna-se”. Não temos que justificar nada.
Margarida David Cardoso: É um ponto assente para vários psiquiatras que o fluxo enorme de utentes à UMPP e, depois, ao Magalhães Lemos não pode deixar de ser relacionado com a falta de resposta atempada na comunidade e consultas de crise, que podem evitar descompensações graves. Temos falado disso. Mas uma, e outra, e outra, e outra, e outro psiquiatra acrescentaram a isso que, por defeito deste modelo, a solução pende mais facilmente para o internamento. Porque é de tal forma desarticulada a relação entre quem decide internar, quem faz esse internamento e quem acompanha a pessoa fora dele, que se cria uma desresponsabilização em cadeia. Porque “não é o teu doente, nunca mais o vais ver”, diz uma psiquiatra. “É um problema dos outros. E as pessoas são tratadas assim: como um problema dos outros”, diz outra. E é mais difícil saber como será o acompanhamento se decidires dar alta, defende Sofia Gomes.
Sofia Gomes: Temos um doente que até achamos que poderia ser, se fosse seguido na consulta… Ok, vai ter que ter consultas todas as semanas. Se for o caso… Agora se consulta e só daqui a três, quatro, seis meses, um ano fica difícil para o colega da UMPP que está ali e já viu que esta pessoa já recorreu à urgência, na última semana, três vezes… Fica numa situação muito difícil também de gerir. É muito complicado. Estar na Urgência Metropolitana é muito complicado.
Ana Cerqueira: Eu, que faço uma luta direta à UMPP, compreendo que deve ser muito complicado trabalhar lá.
Margarida David Cardoso: A ARS Norte, que coordena a UMPP, não respondeu às questões que enviamos sobre estas descrições passadas. Então, regressamos ao Magalhães Lemos e aos anos de sobrelotação que se sucederam até ao início de 2020. A diretora clínica Rosa Encarnação diz que só se podia esperar que o volume de doentes baixasse.
Rosa Encarnação: É muito complicado quando alguém precisa de internamento dizer que não. Quer dizer, ninguém está à espera que isto chegasse aos 140%. E todos os dias quem estava tinha que gerir isso. E quando uma pessoa está overwhelming (como dizem os ingleses), ou em sobrelotação, depois também começa a ser difícil pensar porque se está sempre à espera que aquilo baixe e aquilo não baixa.
Margarida David Cardoso: Ano após ano, os relatórios do hospital dão conta das crescentes dificuldades em dar altas sociais. O Magalhães Lemos tem cerca de metade das suas camas ocupadas com doentes residentes, e paga ainda ao Hospital Conde Ferreira para receber 45 dos seus doentes de evolução prolongada.
E, durante anos, não houve limite de vagas. Era uma “política de portas escancaradas”, nas palavras de um psiquiatra. “Um fenómeno da física: não tem limites”, caracterizou outra. “É o critério implícito de que, para ali, podemos despachar os doentes que não nos interessa”, disse-nos ainda outro médico. Na UMPP, “internava-se [no Magalhães Lemos] sem dar cavaco a ninguém”, confessa um médico de outro hospital, que lá trabalha. Repetidas vezes ouvimos este tipo de adjetivação: um “depósito de camas”, “um armazém”.
E nada disto é por ser “o” Magalhães Lemos. O próprio hospital é heterogéneo. Tem vários serviços apontados como referências na psiquiatria, até pelos trabalhadores mais críticos: a psicogeriatria, cuja oferta ocupacional é apontada como um oásis no internamento; o hospital de dia, que tem psicoterapias intensivas e outras atividades terapêuticas; a unidade de reabilitação, destinada maioritariamente a utentes da consulta, e o serviço de psiquiatria comunitária, dirigido à área do Porto Ocidental. A crítica é ao modelo centralizado num hospital psiquiátrico e à dependência do internamento. Há no Magalhães Lemos dezenas de pessoas que não estariam internadas se houvesse respostas sociais adequadas. Profissionais de saúde que dizem não saber o que fazer a pessoas em sofrimento que não têm para onde ir, para quem o internamento prolongado – onde se degradam e perdem competências – é uma má resposta.
Um hospital psiquiátrico assim é uma ilha. As pessoas internadas em unidades de agudos encontram tratamento farmacológico e vigilância de enfermagem, televisão, livros, revistas antigas, tabaco e pouco mais para fazer. Embora haja cada vez mais pessoas com complicações orgânicas graves, vários psiquiatras têm vindo a denunciar a insuficiência de recursos no hospital para lidar com elas. Sofia Gomes.
Sofia Gomes: Tromboembolias pulmonares, enfartes agudos do miocárdio. Eu, como psiquiatra, já passei mais de sete certidões de óbito. Não é habitual.
Margarida David Cardoso: Em duas exposições ao Conselho de Administração, uma delas assinada por 22 dos 40 médicos especialistas do hospital em 2020, psiquiatras demonstram que não chega uma médica de medicina interna e uma neurologista, sem horário completo, que ninguém substitui à noite e fins-de-semana. Chama-se o INEM ou os bombeiros, quer nos casos emergentes, quer naqueles que precisam apenas de cuidados médicos ou exames de diagnóstico que o hospital não consegue prestar. Algo que vem com atrasos, dificuldades de transporte, e custos associados.
A diretora clínica, Rosa Encarnação, não acredita que isso represente um risco para os doentes nem que sejam precisos mais profissionais.
Rosa Encarnação: Nós somos um bocado aproveitados e às vezes, se calhar, aproveitadores – vamos vendo como é que as coisas são. O que acontece é que nós também não queremos ser um hospital central. Nós somos um hospital psiquiátrico. Aqui o nosso internista ajuda-nos. Quando nos ultrapassa, a gente liga para os hospitais e vai à urgência. Tem chegado para aquilo que é necessário. Nós se tivéssemos um serviço de medicina interna, então tínhamos que ter as outras coisas – análises de urgência, todas essas coisas. Quer dizer, não é para isso que nós estamos vocacionados. Também está no Plano de Saúde Mental nós sermos integrados num centro hospitalar, não é?
Margarida David Cardoso: Na verdade, o plano prevê apenas a transferência de algumas responsabilidades. Não necessariamente a integração num centro hospitalar. Nos 15 anos que passaram sem que isso se tivesse concretizado, o hospital acumulou residentes como único refúgio. O que prejudica a especialização que o hospital psiquiátrico poderia ter, admite Rosa Encarnação.
Rosa Encarnação: Mas este hospital, sendo um hospital psiquiátrico, tem é que se diferenciar. Já tem algumas diferenciações: tem os ECT,…
Margarida David Cardoso: Eletroconvulsivoterapia.
Rosa Encarnação: Tem consultas especializadas (que nós andamos a tentar que haja mais, aproveitando as capacidades formativas pessoais de diferentes técnicos). Ao não termos tantos internamentos, eu acho que vai ser possível… Agora, não se pode fazer tudo ao mesmo… Quer dizer, ter tantos doentes internados e, depois, como é que as pessoas vão diferenciar para isso e desenvolver investigação… todas essas coisas… Este hospital ainda não pôs ninguém na porta esgotando o tempo. Por causa da perspetiva humanista também. Já temos levado doentes a casa e voltamos outra vez com eles. Por outro lado, as próprias famílias têm muitas vezes a ideia que o que é preciso é ir para o Magalhães Lemos, que depois eles tratam. Isto criou-se. E o que é mais triste, às vezes, para mim, é que sejam técnicos que tenham dado uma má literacia e lições de literacia sobre isso. Porque é criar uma expectativa a alguém que não é da área, familiar, com coisas que são irrealistas. Vem às vezes escrito: “Vai para o Magalhães Lemos para possível institucionalização.” Nós somos um hospital de agudos, não parecendo às vezes. E é para isso que nós existimos.
Margarida David Cardoso: Criou-se o “mito das vagas ilimitadas”. Um mito referido por vários profissionais que colocam o ónus de não o travar no hospital. A crítica vai assim: como este respondia ad eternum, e cá fora não havia grande barulho das consequências dessa decisão, parecia que tudo estava bem, que não havia urgência em mudar. O hospital era o centro de um modelo consentido pela Administração Regional de Saúde (ARS) do Norte e hospitais próximos, do qual doentes e famílias se tornavam dependentes. O sistema nunca entupia, então nunca mudava.
Só que o mito das vagas ilimitadas não era bem um mito.
V
Margarida David Cardoso: Foi presidente durante… Desde 97 até 2019. Dizia isto em 2018: “Não temos lista de espera, não temos limites, recebemos sempre”. Eu perguntava-lhe por que é que implementou… o porquê desta política de portas abertas.
António Leuschner: A razão não é específica. A razão, eu penso que é global. Os serviços de saúde, nomeadamente num serviço público como é o Serviço Nacional de Saúde e os hospitais que o integram, têm que ter esse objetivo – não haver lista de espera ou haver uma lista de espera mínima.
Margarida David Cardoso: O psiquiatra António Leuschner teve “as maiores responsabilidades pela gestão deste hospital durante mais de 22 anos”. A caracterização é o próprio que faz na revista científica do hospital, que passou a dirigir depois da reforma, em setembro de 2019. Continuou por perto do Magalhães Lemos, onde falámos, no edifício da administração, em abril de 2021.
António Leuschner: Um serviço de cirurgia cardíaca não pode meter sempre mais um como nos elétricos. Tem que ter em conta as condições mínimas que garantam rigor. No nosso caso, de facto, nós tínhamos ainda algum espaço que permitia crescer. Faltava-nos o quê? Recursos humanos para garantir que as enfermarias e os serviços de internamento estivessem suficientemente dotados.
Margarida David Cardoso: O número de trabalhadores foi crescendo depois de um mínimo em 2014. E as contas mantiveram-se equilibradas: na última década, todos os anos, à exceção de 2020, o hospital terminou com um resultado líquido positivo.
António Leuschner: Se a necessidade duplica, nós não podemos ter aí assim uma reserva de profissionais que permitam, de um momento para o outro, duplicar o número de profissionais. Recorre-se nessa altura a situações de gestão, o mais equilibrada possível, dos recursos existentes, pedindo-lhes sobrecarga (naturalmente, as horas extra).
Margarida David Cardoso: O antigo administrador diz que, embora respondesse ao internamento de quase todo o litoral norte, o hospital estava dimensionado em camas e em pessoal para a área que cobria antes de 2011, de cerca de 500.000 pessoas. Apesar disso, tinha que responder sempre que solicitado.
António Leuschner: O Magalhães Lemos dá o que pode, que é ir enchendo o balão na medida em que aumenta a procura e diminui a válvula de escape. Ele vai enchendo. Pronto, foi possível, apesar de tudo, apesar dessas descrições que me referiu, evitar que o balão rebentasse. Diz-me assim: “Mas o balão estava mesmo, mesmo, mesmo…” Se calhar esteve, várias vezes.
A solução é dizer: ponto final, chegamos às 220 camas, não entra mais ninguém, fiquem na rua, vão para onde quiserem, mandem-nos para outro sítio, para outro país…? Não é solução para um Serviço Nacional de Saúde. E os estabelecimentos do Serviços Nacional de Saúde têm a obrigação de dar a resposta de acordo com as necessidades das pessoas. E da mesma maneira que às vezes parece que toda a gente sabe, hoje em dia, de epidemiologia, de vacinas, de virologia, de tudo mais (toda a gente dá opiniões sobre esse assunto) também, como facilmente se percebe, sobre questões de saúde mental, ainda mais gente. As pessoas têm que respeitar, antes de mais, também que há… Quanto maior o nível do conhecimento mais difícil é uma pessoa sem formação específica entender toda a dimensão.
Margarida David Cardoso: Em 2007, quando o plano sai e o relatório da comissão que reestruturou os serviços sai, dizia que o Hospital Magalhães Lemos dava resposta às pessoas do concelho do Porto, como já falamos (exceto aquelas freguesias que estão sob alçada do São João), aos concelhos de Matosinhos, Póvoa de Varzim, Vila do Conde, Santo Tirso, Trofa e Famalicão – isto até que seja viável a instalação de internamento nestes hospitais. Depois, em 2011, como falava, esta área ainda foi mais alargada. Mas como é que é possível em mais de uma década esta situação não ter sido alterada?
António Leuschner: É uma situação… A resposta mais simples é dizer “porque as pessoas que têm essa responsabilidade de gerir o sistema no seu conjunto não foram suficientemente convincentes dos poderes públicos e até das gestões dos vários estabelecimentos hospitalares para os motivarem a criar essas condições”.
Margarida David Cardoso: E aí inclui o Conselho Nacional?
Aqui importa trazer para contexto que António Leuschner é também presidente do órgão consultivo do governo para esta área, o Conselho Nacional de Saúde Mental, desde 2010. Fez parte do núcleo executivo da comissão que pensou a reestruturação dos serviços de saúde mental, e deu origem ao Plano Nacional de Saúde Mental, em 2007, sendo hoje membro da comissão técnica que acompanha e avalia essa reforma. É há mais de duas décadas figura de proa em toda a política que aponta para um caminho de desinstitucionalização e integração da psiquiatria nos hospitais gerais. Ainda assim, o hospital psiquiátrico que dirigiu durante 22 anos cresceu durante a sua gestão.
António Leuschner: O Conselho Nacional enfim… Aliás, eu não estou a… isto não é uma crítica. Não é por falta de berrarmos. É por falta de ouvidos abertos.
Margarida David Cardoso: Mas, por exemplo, o período de sobrelotação aqui no Magalhães Lemos também não era suficiente para haver uma mudança? Ou não era grave o suficiente?
António Leuschner: Se a mudança dependesse apenas do Conselho de Administração do Magalhães Lemos ou de cada Conselho de Administração de per si, se calhar teria havido essa suficiência. Só que não depende só, percebe?
Margarida David Cardoso: Então depende de quem? Depende do ministro e do secretário de Estado?
António Leuschner: Depende, naturalmente, dos poderes públicos. E quando eu digo isto, é naturalmente o Ministério da Saúde que tem uma responsabilidade direta. Mas também sabemos (e isto não é para isentar ninguém de culpas, é apenas para dizer) que tudo depende dos momentos. E as prioridades são, muitas vezes, ditadas não exatamente por aquilo que é o que cada um no seu nicho consegue perceber – para quem, naturalmente, a prioridade maior é sempre a sua –, mas aquilo que do ponto de vista da gestão coletiva se impõe. E, depois, também temos que ter em conta que o Ministério da Saúde não tem um livro de cheques que passa à discrição. Não. Depende daquilo que lhe é dotado pelo Orçamento do Estado, pelos reforços do Ministério das Finanças, etc.
Margarida David Cardoso: Como vimos, os internamentos no Médio Ave e Entre Douro e Vouga já receberam financiamento do PRR em 2021, e Matosinhos em 2022. Outros hospitais da região, que se servem do Magalhães Lemos quando não têm mais vagas, como o Centro Hospitalar Gaia-Espinho, verão aumentado o seu número de camas, segundo a ARS Norte. A questão é porque se protelou e com que consequências.
António Leuschner: Tudo isto tem que ser bem articulado para garantirmos que isto corre sobre rodas. Porque senão, se entope, é como acontece em qualquer sistema: quando entope o ralo, o lavatório enche e verte. Aqui é um bocadinho a mesma coisa. Nós temos é que garantir que há sempre alguém que garante que não entope…
Margarida David Cardoso: Neste caso, é o Magalhães Lemos?
António Leuschner: Neste caso, o Magalhães Lemos funciona aqui um bocadinho como um intermediário. Fica aqui no meio em que tem que dar resposta…
Margarida David Cardoso: Mas acha que há um certo conforto com este estado de coisas? Ou seja: o Magalhães Lemos está sempre aberto, sempre disponível e, na região, outros serviços, outros Conselhos de Administração, estão confortáveis com esta resposta que existe e a mudança retarda?
António Leuschner: Há uma coisa que eu não tenho dúvidas: ninguém está confortável. Agora, é ao nível das prioridades… Quer dizer, o Magalhães Lemos é um hospital psiquiátrico. Ponto. E, portanto, preocupa-o os problemas que têm a ver com a psiquiatria. Os hospitais gerais têm a psiquiatria, a cardiologia, a gastroenterologia, e tudo o mais. E, portanto, têm evidentemente que ter uma noção e uma gestão das prioridades muito distinta.
VI
João Adelino Faria: Boa noite. Portugal está em estado de alerta. Decisão tomada por causa do novo coronavírus. Este estado de alerta permite a adoção de medidas de carácter excecional.
Ana Cerqueira: A pandemia… achei que aquilo era uma nesga de oportunidade para mim, uma nesga de oportunidade de pôr as regras, pôr as regras.
Margarida David Cardoso: No início de 2020, o SII estava novamente sobrelotado – várias vezes já nesse ano com mais do dobro dos internados para a lotação. A psiquiatra Ana Cerqueira, que fazia cerca de um ano como responsável, pega nas exigências de saúde pública para tentar fixar o cumprimento das vagas.
Ana Cerqueira: Mandei para todos os hospitais, mandei para todo o Norte a dizer que o Hospital de Magalhães Lemos por uma decisão da autoridade de saúde e, era pandemia, não podia estar em sobrelotação.
Margarida David Cardoso: A UMPP passa a depender de autorização para enviar doentes para internar: tem agora de informar, contar a história, e aguardar luz verde.
Ana Cerqueira: Mas foi muito complicado. Criei anticorpos em todo o Norte.
Margarida David Cardoso: A UMPP, já em esforço, começa a forçar as suas costuras. Uma psiquiatra, antiga representante de equipa de uma das nove instituições hospitalares que lá faz urgência, descreve o momento assim: “Antes o Magalhães Lemos recebia toda a gente, ao ponto de nós termos vergonha de termos doentes naquelas condições. Agora não temos vagas. Os doentes ficam 24, 48 horas à espera na urgência, num sítio onde não há camas, há macas. Muitas vezes têm que ser sedados para aguentar aquela situação. Isto é tudo menos cuidar.”
Logo no verão de 2020, os responsáveis de equipa da UMPP expunham às chefias hospitalares as condições insustentáveis criadas pelo que, para eles, era “argumento novo da ‘falta de vagas’”. Diziam ser “absolutamente inaceitável” a limitação de transferência de doentes. Do Magalhães Lemos, 22 médicos devolviam a sua versão sobre a sobrelotação, sem limite de vagas, semelhante à denúncia interna de 2019. O problema não surgiu da pandemia, ela só tornou tudo mais barulhento.
Ana Cerqueira: Foi mesmo muito mau. Eram telefonemas muito violentos. Os próprios serviços organizaram-se, vieram ao Hospital Magalhães Lemos pedir a minha demissão. Ouvi o que quis e o que não quis. Alguns bem duros, bem duros.
O hospital tem estas camas e só posso ocupar estas camas. E trabalhamos em rede e trabalhamos em comboínho. Se não houver altas a jusante, não posso mandar de montante.
Margarida David Cardoso: Parecendo precisamente vir aliviar a pressão a jusante, passado um ano, em meados de 2021, surge no Magalhães Lemos uma nova placa: o anúncio da requalificação de um edifício, então devoluto, para internamento de retaguarda à UMPP. Uma obra planeada desde 2019, orçada em 1.800.000 euros, 85% financiada por fundos comunitários. É uma surpresa para a então coordenadora da urgência, Márcia Mota, e para a pessoa a quem ela pede explicações, o então coordenador de saúde mental da ARS Norte. Desde 2012, era Jorge Bouça quem estava à frente deste órgão consultivo.
Margarida David Cardoso: Esta obra e esta aprovação não passou por si?
Jorge Bouça: Zero! Devo-lhe dizer que tomei conhecimento dela através de uma fotografia de um cartaz que me foi mostrado [risos].
Margarida David Cardoso: Eu também. [risos]
Jorge Bouça: Está a ver? Como vê, o nível às vezes de informação e de segredo com que as coisas são feitas é igual para si, que é jornalista e que está fora, e é igual para o coordenador regional de saúde mental. Portanto, eu fui absolutamente surpreendido com isso, não é? E, de facto, houve oportunidade de fazer perguntas, mas também as respostas, devo-lhe dizer, não foram nada claras. Não cheguei a compreender afinal para que é que servia aquele edifício.
Margarida David Cardoso: Este edifício não seria, afinal, um penso rápido para acudir à UMPP. Nessa altura, foi o próprio Jorge Bouça que o explicou num email a Márcia Mota. Citação: “[…] a unidade em causa destina-se a doentes inimputáveis, semelhante à já existente […]. A designação referida no anúncio foi a encontrada para obter financiamento comunitário.” Fim de citação. Mas o que aconteceu, na verdade, é que as obras deste edifício serviram para transladar um serviço de internamento do Magalhães Lemos, para no seu lugar se alojar outro serviço de internamento, para, por fim, neste último lugar vago fazer crescer a unidade de utentes inimputáveis – aquela que Jorge Bouça referiu no email e que as ministras da Saúde e da Justiça visitaram no início deste episódio. O hospital explica que tem em fase de concurso, no âmbito do PRR, obras de requalificação de um outro edifício, e houve, de facto, “necessidade de fazer, transitoriamente, reafectação de espaços, criando condições para poder, em casos de necessidade, utilizar mais camas para a UMPP”.
Jorge Bouça: Como é que é possível a gente ter uma coisa que é dita que é para uma coisa, que é para outra… Embora, quer dizer, vamos lá ver: estes fundos comunitários… As pessoas também não têm bem ideia de algumas coisas como é que são geridas, não é? Também há uma certa ingenuidade, também. E, portanto, em mais do que uma coisa, a gente tem que fazer um pequeno ajuste para que as verbas possam ser utilizadas. E, portanto, eu sabia disso e disse isso, não é? Quer dizer, foi isso que me foi dito e eu compreendi, aceitei isso como válido porque eu sei que isso se trata muitas vezes dessa forma.
Margarida David Cardoso: Estas trocas originaram uma denúncia na Comissão de Coordenação e Desenvolvimento Regional do Norte, que gere os fundos do Norte 2020. Esta concluiu que não havia qualquer inconformidade.
Jorge Bouça: Quando as coisas começam a apertar com várias instituições, há uma coisa que toda a gente, como sabe… Vai-me desculpar eu dizer isto assim desta maneira simples, mas às vezes é assim de uma forma simples que toda a gente percebe: toda a gente quer sacudir a água do capote. Oiça: tomáramos nós que os problemas da Urgência Metropolitana fossem resolvidos como nós termos apenas mais vagas no Magalhães Lemos. Não, não é verdade isso. Está longe de ser verdade isso, infelizmente. Quer dizer, é preciso uma resposta diferente dos serviços locais de saúde mental. Têm que ter respostas de crise, têm que estar organizados de outra maneira. Ou seja, isto é muito mais complexo. Quer dizer, se quisermos ver a coisa só pelo curto prazo, “ah, sim senhor!”
Margarida David Cardoso: E, nos entretantos, depois de várias tentativas fracassadas de encontrar soluções para a UMPP, a coordenadora da urgência, Márcia Mota, apresentou a demissão em agosto de 2021. Manteve-se no cargo mais dois meses, até que terá desistido de esperar.
Notícia TVI
Jornalista: Primeiro foi o pedido de exoneração da coordenadora de Urgência Metropolitana de Psiquiatria do Porto, a que se juntaram os outros clínicos em solidariedade.
Notícia Porto Canal
Jornalista: Sobrelotação do serviço de urgência, dificuldade de transferências dos utentes e falta de respostas por parte da tutela.
Notícia TVI
Jornalista: Entre os vários problemas graves, estão as limitações na transferência de doentes para o serviço de internamento de retaguarda de urgência do hospital Magalhães Lemos.
Notícia SIC
Jornalista: Apontam o dedo às dificuldades de comunicação com a ARS Norte.
Notícia TSF
Jornalista: E sublinham que, por diversas ocasiões, denunciaram a diferentes entidades a gravidade da situação, mas nunca obtiveram resposta.
Margarida David Cardoso: As exposições escritas na UMPP vinham, pelo menos, desde 2018. Vários psiquiatras dizem ter reportado situações de perigo concretas ao longo dos anos. Situações que levaram colegas de serviço a reduzir o horário para não terem que fazer urgência. Em 2020, houve um pedido de escusa de responsabilidades, em bloco, de todos os psiquiatras que ali trabalhavam.
Ana Silva Pinto: “Se aqui acontecer alguma coisa, nós não podemos ser responsabilizados por isto, porque alertamos para todas as coisas que estão erradas e que não deveriam acontecer, não é?”
Margarida David Cardoso: Não teve, aparentemente, grande importância, diz Ana Silva Pinto. As mudanças só se precipitaram quando tudo se verteu nos jornais.
Jorge Bouça, que recebia estas participações, entendia-se como parte da coordenação da UMPP, mas não com poder para dar grande resolução às queixas.
Jorge Bouça: Numa reunião, eu disse claramente: “Não têm condições físicas para funcionar como urgência metropolitana.” Nós temos relatórios vários entregues à ARS. O problema é que depois as coisas não acontecem.
Margarida David Cardoso: Jorge Bouça, que durante dez anos dirigiu esta coordenação regional, diz que discorda, aliás, de todo o modelo: do modelo que afunila os cuidados de urgência na UMPP (que dividiria por duas urgências, uma em cada margem do Douro), e da relação de dependência com o Hospital de Magalhães Lemos.
Jorge Bouça: Eu penso que a forma como foi feita é essa, para alimentar uma dependência. Porque se eu, como coordenador regional, tivesse tido a oportunidade de desenhar o modelo de intervenção e de apoio, pode ter a certeza que era completamente diferente. Que a articulação e a circulação dos pacientes era feita com a responsabilização do serviço local de saúde mental e não com a responsabilização do Hospital Magalhães Lemos, que assim cresceu de uma forma exponencial. Na minha opinião, de forma totalmente desajustada. E mais: e desarticulada.
Pode ter a certeza que enquanto coordenador regional de saúde mental falei muitas vezes. Simplesmente as definições e os poderes, depois, são um bocado opacos. Compreende? Eu quem toma as decisões, não sei. Não sei. Foi a tutela que tomou essa decisão e não me comunicaram, nem me participaram porque é que ela foi feita assim.
Margarida David Cardoso: De acordo com António Leuschner, antigo administrador do hospital, a execução destas mudanças que deveriam ser transitórias, até ao cumprimento de todo o Plano Nacional de Saúde Mental, foi responsabilidade da ARS Norte e do conselho de administração do Magalhães Lemos. Supervisionada pela então Coordenação Nacional da Saúde Mental. O facto de se ter atrasado tantos anos a execução do plano como um todo, não significou apenas um acrescento de uns anos a um hospital psiquiátrico, mas a consolidação da sua dependência durante mais de uma década, com um período de sobrelotação pelo meio.
Na UMPP, as coisas só vieram a mudar já em 2022. As coordenações regionais ganharam, através do decreto-lei 113/2021, responsabilidades mais concretas. E Jorge Bouça foi substituído, em janeiro de 2022, por Pedro Morgado, psiquiatra no hospital de Braga e investigador na Universidade do Minho, que já ouviste em episódios anteriores. Pedro Morgado apanhou em curso a reformulação do regulamento da urgência que, em julho, fez entrar em vigor introduzindo critérios de referenciação e uma triagem feita por médicos. Gravamos em agosto:
Pedro Morgado: Uma melhoria da estrutura funcional e uma melhoria da estrutura física levou a que os problemas se tenham reduzido e que, portanto, nós tenhamos hoje um serviço que é mais fluído.
Margarida David Cardoso: Mas será este modelo de urgência centralizada, com retaguarda num hospital psiquiátrico, a melhor resposta para os utentes?
Pedro Morgado: Nós continuamos a entender que há uma economia de recursos que depois são colocados ao serviço das pessoas, quando nós centralizamos um serviço de atendimento urgente que se quer para um número de situações que não é assim tão significativo. O que é que nós temos que continuar a discutir é se esta economia de recursos faz sentido para todas as pessoas que estão agora abrangidas. Se, por exemplo, as pessoas que estão nos extremos geográficos devem continuar integradas neste modelo ou se devemos começar a criar alternativas para essas pessoas.
Margarida David Cardoso: É ideia plasmada no Plano Nacional de Saúde Mental que o Magalhães Lemos deve mingar até se dedicar exclusivamente aos utentes inimputáveis, e ao cuidado dos chamados “doentes difíceis” – que exigem condições especiais de segurança, programas específicos e maior rácio de profissionais por utente. A sua própria dissolução no Hospital de Santo António tem sido uma ideia que vem e vai: no final de 2011, o jornal Público dava-a como uma entusiasmada intenção da então direção da ARS Norte partilhada pela administração do centro hospitalar. Nesse ano, António Leuschner, que dirigia o Magalhães Lemos, deixava claro que não achava que o momento era o mais adequado. Faltavam cinco anos para a primeira data prevista de conclusão do plano nacional de saúde mental e António Leuschner fazia a leitura de que, embora a tendência fosse para – e cito – “a concentração de uma série de respostas generalizadas”, “há tarefas [específicas] para as quais os hospitais gerais não estão preparados”.
A atual coordenação regional da ARS Norte não tem, para já, nenhuma decisão fechada quanto ao futuro do hospital. Pedro Morgado não previa que a criação de dois novos internamentos a montante (em Santa Maria da Feira e Santo Tirso) significasse reduções nos profissionais do Magalhães Lemos.
Pedro Morgado: Os hospitais psiquiátricos que existem têm que ter uma transformação para essa prestação de serviços mais próxima da comunidade e uma especialização naquilo que são doentes que, pela sua gravidade ou pelas suas situações, acabam por não beneficiar já dessa intervenção mais comunitária. Portanto, está já anunciado que o Hospital Magalhães Lemos irá ter uma unidade de doentes particularmente difíceis e, por outro lado, o Hospital Magalhães tem já uma unidade que faz um trabalho comunitário absolutamente extraordinário e portanto será da conjugação destas realidades que passa. Será pela conjugação destas realidades que passa o futuro do hospital Magalhães Lemos, que é um elemento absolutamente essencial na prestação de cuidados de saúde no Norte.
VII
Sofia Gomes: A questão é: não pode voltar atrás. É que é muito fácil isto voltar atrás. Muito fácil.
Ana Cerqueira: Agora a luta é essa, sim.
Margarida David Cardoso: Pouco mais de um ano depois da “nesga de oportunidade” para travar a sobrelotação, que veio com a pandemia, voltou a abrir-se no Magalhães Lemos um internamento de camas extra, no verão de 2021. O “plano C” abriu por um fim-de-semana; pontualmente noutros a seguir, respondendo às ondas de afluência de utentes, que se foram dissipando. Um ano depois, em junho de 2022, o “plano C” voltou a abrir, e, pelo menos, até meados de outubro, não fechou. Este segundo serviço de utentes agudos, em trânsito entre hospitais, voltou a ser mantido por equipas rotativas.
Quer para dentro, quer para fora, falar sobre isto é um caminho difícil. Um dos primeiros trabalhadores que abordámos dizia que “Ninguém quer ser o primeiro a falar.” Um enfermeiro com poucos anos de hospital encontrava motivos para isso: “Eu acho que ninguém te vai ser sincero a 100%, porque os meus colegas têm medo.” Um enfermeiro mais velho viu-se incapaz de convencer outros a falar. Alguns “temem represálias (e têm razão)”, dizia. Sindicatos de enfermagem e alguns estudos académicos têm denunciado estratégias de assédio moral em várias instituições de saúde. Está descrita também pela academia uma tendência para a resignação, a autocensura, com o medo de ser – entre aspas – “queimado”, prejudicado ou isolado com o rótulo de “reivindicativo” ou “conflituoso”.
Por isso é tão difícil conhecer por dentro instituições nas quais os trabalhadores dependem de um pedido de autorização para dar entrevistas, da aprovação dos temas a abordar, e onde se sentem empurrados para o anonimato ou para não deixar registo da nossa conversa. Foi o que aconteceu no Magalhães Lemos, durante o ano em que o tentamos acompanhar. Pelo menos, oito psiquiatras caracterizaram o ambiente como castrador, opaco ou termos equivalentes. Vários denunciaram, como viria a tornar público um comunicado do Sindicato dos Médicos do Norte, em novembro de 2021, favorecimento de alguns candidatos e falta de transparência no acesso a cargos de chefia. “Lá dentro não se admite muita dissidência”, diz um psiquiatra.
Mas quando alguns faziam a exposição pública destas dores – entre elas “ameaças de suspensão de férias aprovadas, processos disciplinares e recusa em dar ordens por escrito” –, outros colegas sentiram-se completamente alheios a essa descrição. Uma médica com mais de 30 anos de casa dizia-nos, na altura, que o comunicado refletia “o descontentamento de alguns médicos, mas não de todos”. Para ela, – e cito – que “veste a camisola, é muito triste e angustiante ver o hospital arrastado para a lama desta forma”.
Começou a circular dias depois um abaixo-assinado que demarcava essa divisão interna e assinalava a “perplexidade e o desconforto” de vários médicos com o comunicado do sindicato. Os signatários refutavam – e cito – as “afirmações genéricas e abstratas que abarcam acusações graves” contra o hospital. Questionavam como podiam ser proferidas dessa forma com base numa única reunião onde nem toda a classe concordou ou sequer participou. O sindicato nunca se retratou da forma que estes médicos pediam e acabou a formar uma equipa de delegados sindicais, que até então não existia. Ana Cerqueira tornou-se, pouco tempo depois, delegada sindical.
A administração do hospital rejeita as acusações. Remete para o abaixo-assinado coletivo, assinado pela maior parte dos médicos do hospital, afirma. Acrescenta ainda – e cito: “Nem sempre as queixas de alguns, têm como objetivo a melhoria de cuidados ao doente e de melhor funcionamento das instituições”.
Novamente, nada disto é por ser “o” Magalhães Lemos. Das menores incursões que fizemos junto de trabalhadores do outro hospital psiquiátrico português, o Júlio de Matos, em Lisboa, retratos semelhantes surgiram dentro de uma instituição igualmente heterogénea, onde o que se passa num pavilhão pode não ser visível dos outros.
No fim, esta história regressa sempre ao mesmo sítio: à tentativa de desinstitucionalização em curso há, pelo menos, 15 anos que nunca se concretizou na criação de todas as estruturas previstas no Plano Nacional de Saúde Mental, de 2007. Isso reflete-se, nesta pequena escala em que nos debruçamos, no dia-a-dia de uma urgência metropolitana e na organização de um hospital psiquiátrico que é “barriga de aluguer” de toda uma região. Nos picos de afluência, ambos se tornam curtos perante as insuficiências a montante. E ineficazes a lidar com o que deixa de ser saúde e passa a ser social.
Só o Plano de Recuperação e Resiliência começou a desbloquear, no final de 2021, algumas das obras que há 15 anos se definiram politicamente como uma urgência. Mas, embora a pandemia tenha exposto algumas das fragilidades, a prevenção e tratamento da doença mental, carente de investimento, já o exigia de forma tão urgente antes como agora. Pelas dificuldades de respostas nos cuidados primários; pela míngua de psicólogos, assistentes sociais, terapeutas ocupacionais e enfermeiros especialistas; pela ausência de cuidados continuados e oportunidades de reabilitação; pela necessidade de remodelar condições existentes e criar as que se sabem necessárias; pela falta de autonomia para implementar o que estava escrito e acordado. Para perceber porque se protelaram e engavetaram decisões tomadas, vamos finalmente ao percurso político do Plano Nacional de Saúde Mental.
Teaser do próximo episódio
Caldas de Almeida: Uma reforma psiquiátrica bem feita é dos processos de mudança social mais complexos que existe. É fazer tudo quase de pernas para o ar.
Margarida David Cardoso: Acha que houve doentes que ficaram sem alternativas?
Lurdes Santos: Quer dizer, não ficaram sem alternativas, porque o único critério que foi exigido é o lugarzinho. Isto é pouco. Uma cama? Onde é que há camas vagas?
Filipa Palha: Há muitas perguntas que ficam por responder. As opções que foram tomadas no sentido de pôr uma carruagem a rolar quando eram precisos três carris e só estava um ainda – ou nenhum mesmo – em funcionamento.
Ana Jorge: Foi um susto o que aconteceu. A saúde levou cortes que nem a troika nos tinha posto. Eu negociei a troika, e sei o que é que lá estava negociado e sei o que cortaram.
Caldas de Almeida: Sempre que lhe perguntava, ele dizia: “O plano é uma coisa fantástica! O plano de saúde mental é um ótimo plano.” Houve só um problema: é que ele nunca fez nada que ajudasse a implementar o plano.
Miguel Xavier: O modelo de financiamento do internamento em termos de saúde mental, eu poderia dizer que é o mais perverso de todos.
VIII
Bernardo Afonso: “Tudo quanto fazemos ou dizemos, tudo quanto pensamos ou sentimos, traz a mesma máscara e o mesmo dominó. Por mais que dispamos o que vestimos, nunca chegamos à nudez, pois a nudez é um fenómeno da alma e não de tirar fato. Assim, vestidos de corpo e alma, com os nossos múltiplos trajes tão pegados a nós como as penas das aves, vivemos felizes ou infelizes, ou nem até sabendo o que somos, o breve espaço que nos dão os deuses para os divertirmos, como crianças que brincam a jogos sérios.”
Citação do Livro do Desassossego, de Bernardo Soares
CRÉDITOS
Nuno Viegas: Acabaste de ouvir Uma estrelinha, o décimo primeiro episódio da série Desassossego. Se quiseres ouvir já o próximo episódio e todos os seguintes, basta fazeres uma contribuição mensal para o Fumaça. Quem nos apoia já tem acesso à série completa de 13 episódios. Vai a fumaca.pt/contribuir e ajuda-nos a ter a primeira redação profissional portuguesa totalmente financiada pelo público. Quem apoia o Fumaça também tem acesso a várias entrevistas extra, para explorar mais esta história.
Durante o episódio ouviste trabalhos jornalísticos da RTP, TVI, Porto Canal, SIC e TSF.
Este episódio foi escrito pela Margarida David Cardoso, que fez a reportagem e investigação da série. O Bernardo Afonso editou o episódio e ainda fez investigação, compôs e interpretou a banda sonora original, fez a edição de som e sound design. É também ele que lê os excertos do Livro do Desassossego de Bernardo Soares. O Pedro Miguel Santos ficou com a revisão de texto. Eu, Nuno Viegas, fiz a verificação de factos. A Joana Batista criou a identidade visual. A Maria Almeida e o Ricardo Esteves Ribeiro, a estratégia de marketing. O Fred Rocha fez o desenvolvimento web. Todas estas pessoas participaram na construção coletiva da série. Podes encontrar em fumaca.pt a transcrição de todos os episódios, fontes, documentos e imagens relacionadas. Fazem ainda parte da equipa Fumaça: Danilo Thomaz e Luís Marquez.
A produção desta série foi parcialmente financiada por bolsas de apoio ao jornalismo de investigação da ARIS da Planície – Associação para a Promoção da Saúde Mental, do Sindicato dos Jornalistas, em parceria com a Roche e da Fundação Rosa Luxemburgo. Podes ver os contratos em fumaca.pt/transparencia.
Até já.
DOCUMENTAÇÃO EXTRA
 |  |
| Plano Regional de Saúde Mental – ARS Norte (novembro, 2019) | Relatório da Comissão Nacional para a Reestruturação dos Serviços de Saúde Mental (excerto relativo à região Norte) |
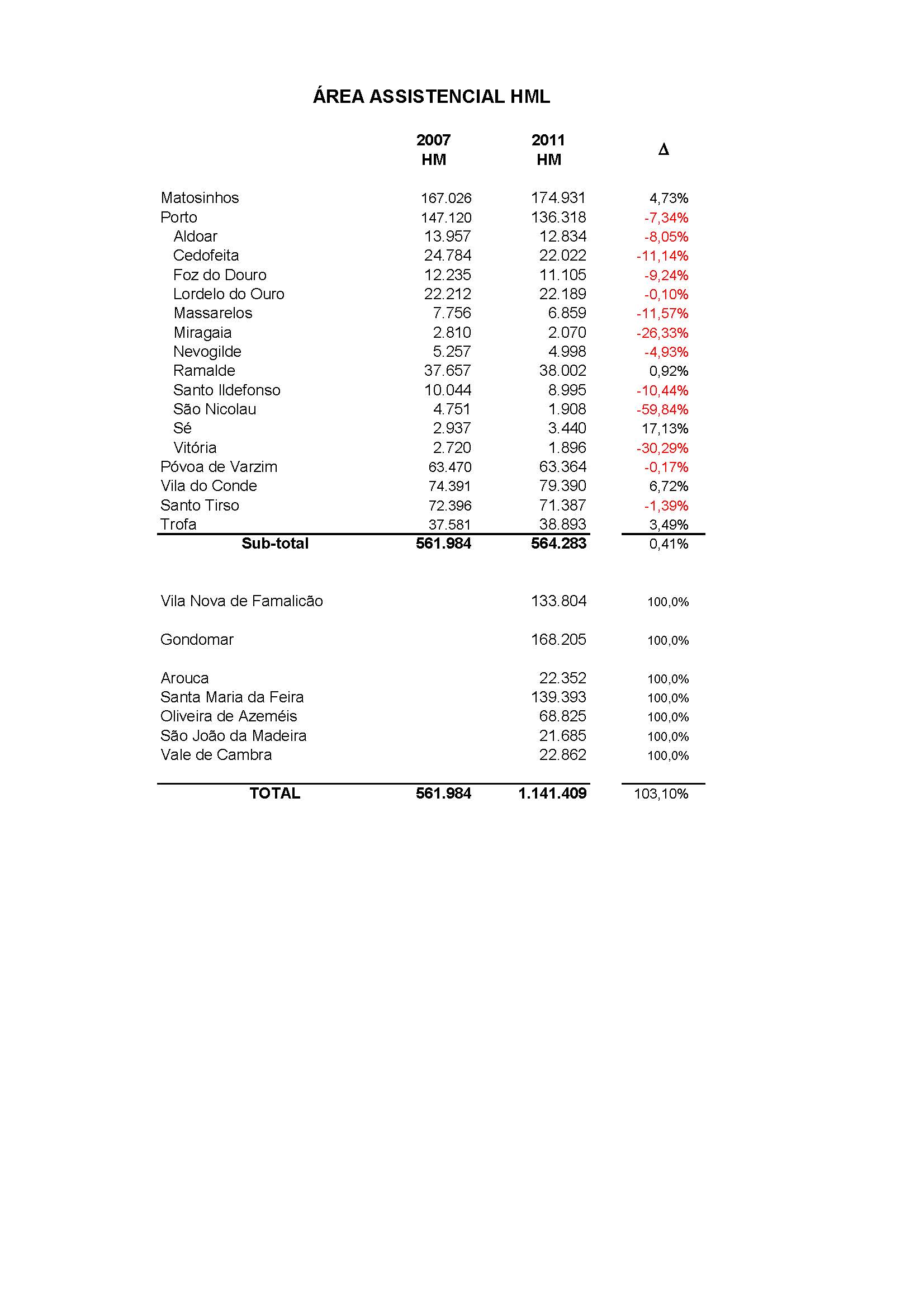 |  |
| Área assistencial do Hospital de Magalhães Lemos (2007 versus 2011) | Nota de imprensa ARS Norte: “Alargamento da resposta na Saúde Mental na Região de Saúde do Norte” |